|
Fase de Latencia o Inflamatoria
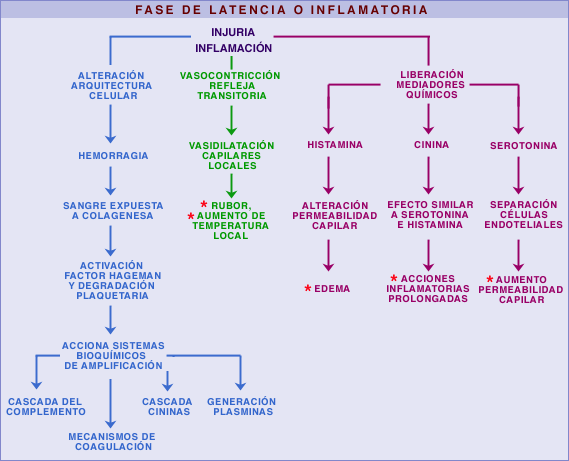
Inmediatamente de producida la herida comienza un proceso
inflamatorio, se inicia con una vasoconstricción refleja transitoria,
seguida de una vasodilatación de todos los capilares sanguíneos
locales. Este cambio brusco, en la tonicidad de los vasos sanguíneos
locales, produce en el endotelio capilar alteración de su permeabilidad,
tornándolo anormalmente permeable al paso de proteínas plasmáticas,
glóbulos rojos, leucocitos y fibrina al intersticio. A las pocas
horas de ocurrida, el fondo de la herida se llena de un exudado inflamatorio
muy rico en células como leucocitos, macrófagos, eritrocitos,
proteínas plasmáticas solubles y bandas de fibrina.
Los leucocitos y los macrófagos constituyen la
primera línea de defensa del organismo; dotados de gran movilidad
en este período comienzan a fagocitar fragmentos celulares y residuos
de los tejidos dañados. Este acontecimiento fisiológico
adquiere gran importancia dentro del proceso de cicatrización.
Existen tres mediadores químicos en la primera
fase de la respuesta inflamatoria local:
- La Histamina: liberada por los granulocitos,
células cebadas y plaquetas produce vasodilatación local
y permeabilidad de los pequeños vasos, pero actúa durante
breves períodos (menos de 30 minutos), pues se agota rápidamente.
- La Serotonina (5-hidroxitriptamina): también
liberada por las células cebadas produce separación de las
células endoteliales en vasos venosos de las asas capilares. Esta
separación es reversible, breve y no afecta a los capilares propiamente
dichos.
- Las Cininas: son una serie de péptidos
activos del plasma y los granulocitos. Tienen un efecto similar a la histamina
y serotonina, su aporte por parte del plasma es constante, se cree que
de estos elementos dependen las reacciones inflamatorias prolongadas.
La duración e intensidad de esta respuesta inflamatoria
depende de la cantidad de tejido destruido, en general podemos decir que
dura aproximadamente 4-6 días. Una herida extensa, sea por una
gran pérdida de tejido inicial o por una infección, puede
prolongar esta fase inflamatoria por más tiempo.
Fase de Epidermización
Mientras se eliminan los deshechos tisulares de las regiones
más profundas, tiene lugar la epidermización de la herida
a partir de sus bordes, esto comienza aproximadamente a las 20 ó
24 horas de ocurrida la injuria.
Las células básales fijas del estrato germinativo
de la epidermis, de las glándulas sebáceas y sudoríparas
en la zona cercana al borde lesionado experimentan una serie de divisiones
mitóticas y las células hijas migran a lo largo de las bandas
de fibrina en todas direcciones, especialmente hacia el borde contrario
a fin de establecer un puente epitelial.
Después de formarse el puente epitelial, las células
adoptan formas cilíndricas, aumentan su actividad mitótica
estableciéndose la formación de las capas de epitelio con
queratinización de las células superficiales.
Este proceso puede extenderse a no más de 2 a
4 cm. desde el borde al centro de la herida, es decir cuando la extensión
de la herida es menor de 8 cm. de diámetro, es posible que se produzca
el proceso de estratificación de la piel por planos.
En 48 horas la superficie de la herida está cubierta
en su totalidad de nuevo epitelio, mientras que en su parte más
profunda encontramos aún exudado inflamatorio.
Fase celular
A medida que mejora la reacción inflamatoria y
aumenta el espesor de la superficie epitelial aparece un nuevo tipo de
células en la profundidad de la herida. Este nuevo tipo de células
son los fibroblastos, células endoteliales de retículo endoplásmico,
que encontramos a partir del 2� -3er. día de ocurrida la lesión
y al cabo del 10� día dominan la población celular, son
responsables de la formación de fibras de colágeno.
Cuando los fibroblastos alcanzan una densidad suficiente,
entre el 2� y 3er. día, empieza la síntesis de fibras colágenas,
las que no aparecen en la herida hasta el 4� ó 5� día.
La síntesis de colágeno se produce mediante
una hidroxilación en la cual actúa una molécula precursora
o proctocolágeno, luego se transforma en una enzima hidroxilasa
de proctocolágeno, que requiere de oxígeno molecular, un
alfa-ceto-glutárato como sustrato y hierro como cofactor. También
utiliza el ácido ascórbico o vitamina C, como donador de
electrones para llegar a la síntesis y excreción de colágeno.
Las moléculas de colágeno fuera de la célula
se orientan y entrecruzan determinando las propiedades físicas
de las cicatrices. Esta orientación no tiene una disposición
al azar. En los estudios de las células pueden de alguna manera
ayudar a la orientación, ya que en las cicatrices en desarrollo,
se ven las fibras dispuestas en orientación directa con las membranas
celulares.
Tanto las células epiteliales como los fibroblastos
requieren de un sustrato sólido o semi-sólido para sus movimientos
de desplazamiento. Así se cree que los fibroblastos comienzan a
moverse en el espacio de la lesión utilizando también la
red de fibrina como andamiaje.
Cuando se encuentran 2 membranas plegadas de 2 células,
cada una de ellas se contrae ligeramente, desaparecen las membranas en
el área de contacto y cesa la migración de las células
en aquella dirección.
Así los fenómenos de guía por contacto
pueden dirigir la invasión del espacio de la herida por los fibroblastos.
En esta fase se produce, además, la neoformación
de capilares al multiplicarse, por yemación, las células
endoteliales de los vasos sanguíneos próximos a la lesión.
Se forman cordones endoteliales masivos donde aparece posteriormente el
lumen. Se precisa que el estímulo para la neoformación capilar
sea la gradiente de oxígeno que va desde la zona normal hacia la
región anóxica del centro de la herida y la diferencia de
ph entre el hematoma de los tejidos lesionados y el sano. Este proceso
es exuberante en los primeros 2-5 días; al término de este
período se reduce el campo capilar en un 70% y solo el 30% permanece
funcionando en el resto del proceso de cicatrización.
Las células endoteliales poseen un activador muy
poderoso de plasminógeno. Así a medida que los fibroblastos
avanzan en el área lesionada seguidos de cerca por lo capilares
en proliferación, ocurre la fibrinolisis que destruye la red de
fibrina.
Es importante destacar en esta etapa que los últimos
estudios de los laboratorios farmacéuticos realizados con el fin
de probar la efectividad de cubiertas bioactivas, han demostrado que los
ambientes húmedos favorecen enormemente el proceso de cicatrización,
al contrario de lo que tradicionalmente se planteaba hasta el momento.
Las características descritas en estas experiencias son:
• Mejora la
migración de leucocitos al lecho de la herida.
• Previene la desecación y muerte celular.
• Favorece la migración celular y la reepitelización
.
• Promueve la angiogénesis, favorece la autolisis y síntesis
de tejido conectivo.
• Rehidrata tejido
• Protege contra el trauma en el retiro del apósito.
• No permite formación de costra.
Fase de Fibroplasia
Se inicia a los 4 ó 6 días de ocurrida
la lesión, cuando aparecen las primera fibras colágenas.
La maduración y proliferación de las fibras
de colágeno, llevan a la formación de un cordón grueso,
resistente, rasgo anatómico de la herida o cicatriz y que termina
por unir los bordes de la herida.
Existen 4 parámetros físicos de la cicatriz
importantes de destacar: la resistencia, la elasticidad, la forma, y tamaño.
La resistencia se mide de dos formas: por la resistencia
a la tensión, que mide la carga necesaria por área de sección
transversal para provocar rotura y la resistencia al estallido, que mide
la carga requerida para abrir o romper la herida en cualquier dimensión.
La resistencia a la rotura o estallido de la piel del
dorso y del párpado son distintas por su diferente espesor no siendo
así la resistencia a la tensión que es equiparable.
Podemos decir, en general, que la adquisición
de resistencia en las heridas incisas comienza después de la sutura.
Según experiencias realizadas en ratas, ya existe una considerable
resistencia a los 2 días de ocurrida una herida incisa en la piel
aunque la herida en el fondo contiene solo bandas de fibrina, algunas
asas capilares, leucocitos, y algunos fibroblastos, son las fuerzas intercelulares
de la superficie, la adhesión de proteínas globulares y
la polimerización de la fibrina las que pueden originar esta fuerza.
Hacia el tercer día de ocurrida la herida, con
la aparición de las fibras colágenas aumenta velozmente
la resistencia y continúa con un ritmo rápido y constante
hasta alrededor de los 4 meses, disminuyendo su velocidad hasta un año.
En otros tejidos como músculos y aponeurosis,
la resistencia se gana lentamente y en los tendones es todavía
más lento.
Para concluir es importante hacer hincapié en
que a pesar de esta ganancia de resistencia de las heridas rara vez estos
tejidos tendrán la resistencia de los tejidos sanos o normales.
En cuanto a la elasticidad, es bien conocido que una
cicatriz pierde la elasticidad siendo rígidas y quebradizas, su
prevención es un desafío por tratarse de una característica
que altera la función de los tejidos.
La forma y el tamaño de la cicatriz son características
físicas que se engloban en el concepto de remodelación de
la cicatriz y constituyen aquellos mecanismos no dilucidados que producen
cambios en la arquitectura de la cicatriz. Se postula que el recambio
metabólico prolongado de la colágena cicatrizal sea el responsable.
Como es sabido, el tejido cicatrizal humano contiene
grandes cantidades de colagenaza, enzima capaz de destruir el colágeno
se ha descubierto en heridas de 14 días como en heridas de 31 años.
Existiría un equilibrio dinámico entre la producción
y destrucción del colágeno en la cicatriz sin estar relacionado
uno con el otro.
Otro mecanismo que se postula es el que sugiere que ciertas
fuerzas físicas y las condiciones del medio ambiente local dirigen
el modelado de la cicatriz. Las líneas cruzadas de incisión,
de dimensiones variables, producen grandes cicatrices hipertróficas
y las incisiones normales de piel con mínima tensión producen
heridas pequeñas, de fácil cicatrización. La tracción
moderada sobre una herida aumenta el ritmo de adquisición de resistencia.
Pones y Plecha postulan que la herida sufre un proceso
de depresión muy precoz; reduciendo su tamaño al 50% durante
las primeras 48 horas de producida la herida a causa de la deshidratación.
En resumen, una cicatriz tiende a disminuir en tamaño
lentamente, en parte por los mecanismos explicados y porque no tiene la
capacidad de crecimiento del tejido que la circunda, adquiere importancia
en lesiones extensas como por ejemplo, en cicatrices por quemadura, pues
pueden a través de los años alterar la función del
tejido.
El resultado final de la fase de fibroplasia es la remodelación
de la cicatriz, que poco a poco ahoga a los capilares, las fibras colágenas
se retraen y se torna pálida.
Fase de retracción o contracción
La literatura sobre retracción de las heridas
incluye muchas teorías. En general se ha visto que la fuerza que
actúa en la retracción radica en las células vivas.
Los fibroblastos; situados inmediatamente debajo del borde dérmico
en el proceso de avance se apoyan fuertemente a la dermis y al lecho de
la herida, al liberarse de ambas vinculaciones permite la retracción
del borde libre. Estas fuerzas de retracción tienden a cerrar la
herida cuando se llega a un equilibrio al igualarse la tensión
con la piel circundante.
De lo anterior se deduce que la retracción depende
en gran medida de la tensión de la piel circundante al defecto,
y no de la producción de nueva piel, debido a que las fibras colágenas
no poseen proteínas contráctiles.
La retracción llega a constituir una secuela del
proceso de cicatrización de una herida por producir deformaciones
en la zona injuriada que llega a efectuar la función y la estética.
Esto ocurre principalmente en las heridas abiertas cicatrizar por segunda
intención; en este caso es necesario una gran fuerza de tensión
para unir los extensos y profundos bordes de la herida e igualarse la
fuerza de tensión de la piel circundante. Mientras en el caso de
heridas cerradas o simples esta fase es de mínima importancia debido
a que la epidermización ha sido suficiente.
En regiones donde la piel es relativamente extensa y
no existen estructuras móviles cercanas, la retracción de
la herida produce deformaciones mínimas.
En resumen, el proceso de cicatrización consiste
en modificaciones locales de vasos sanguíneos y tejidos, limpieza
de restos necróticos, infiltración celular proliferación
vascular con su consiguiente involución deposito y maduración
de sustancias extracelulares, que constituyen la cicatriz (Jurlow, 1996).
|